Osteochondroza lędźwiowa to niebezpieczna choroba kręgosłupa, charakterystyczna dla osób, które ukończyły 35 rok życia. Naturalne zużycie stawów powoduje rozwój patologii. Nieterminowy dostęp do reumatologa w większości przypadków prowadzi do niepełnosprawności. Współczesna medycyna oferuje wiele skutecznych metod leczenia w początkowych stadiach. Wczesna diagnoza to klucz do zdrowego życia bez ograniczeń.
Osteochondroza lędźwiowa - ogólna definicja
Osteochondroza kręgosłupa lędźwiowego to proces zwyrodnienia dystroficznego w formacjach chrząstki międzykręgowej - krążków.
Dyski zapewniają główne funkcje kręgosłupa - zdolność poruszania się i zginania, odporność na stres. W wyniku patologii ważne elementy stają się cieńsze, zdeformowane, kręgi są wyrównane, zakończenia nerwowe i naczynia krwionośne są ściśnięte. Procesom negatywnym towarzyszą odczucia bólowe o różnym nasileniu i ograniczenia funkcji motorycznych.
Patologia powoduje zmiany w elementach łączących kręgosłupa – chrząstkach, kościach, dyskach i stawach. Jest to spowodowane zarówno naturalnymi procesami zużycia, jak i nabytymi chorobami stawów lub wynikiem niewłaściwego trybu życia.
Powoduje
Przyczyn rozwoju osteochondrozy lędźwiowej może być wiele:
- Naturalne lub przedwczesne zużycie ciała;
- Nadmierne obciążenie dolnej części pleców - podnoszenie ciężarów, praca „na nogach" lub siedzący, „siedzący" tryb życia;
- predyspozycje genetyczne do chorób stawów, takich jak reumatoidalne zapalenie stawów;
- Naruszenie metabolizmu, powodujące nagromadzenie się substancji toksycznych w łączących się dyskach;
- Przewlekłe choroby układu krążenia. Substancje odżywcze i pierwiastki śladowe przestają w odpowiedniej ilości przedostawać się do tkanki chrzęstnej. Pojawia się hipoksja, która przyczynia się do niszczenia stawów międzykręgowych;
- Patologie autoimmunologiczne.
Czynniki wtórne mogą również wywołać rozwój osteochondrozy lędźwiowej:
- Przewlekłe urazy, siniaki pleców;
- Przekroczenie normy wagowej o ponad 15-20%;
- Sporty ciężkie lub siłowe;
- Ciągle nosząc niewygodne buty. Szpilki, obcisłe buty, gumowe lub sportowe buty to pierwsi wrogowie kręgosłupa;
- Valgus zmiany w stopie;
- Skolioza, kifoza, cukrzyca, gruźlica kręgosłupa;
- Wpływ niskich temperatur.
Obraz kliniczny
Objawy osteochondrozy lędźwiowej całkowicie zależą od tego, które korzenie nerwowe są dotknięte chorobą. Stopień ucisku kręgów, stadium choroby i uszkodzenie krążka określają objawy.
Reumatolodzy wyróżniają następujące główne objawy:
- Naruszenie wrażliwości dotykowej w okolicy lędźwiowej. Drętwienie rozciąga się na wewnętrzne uda i pachwiny. Może dotyczyć jednej lub obu kończyn;
- W dolnej części pleców pojawia się ostry, przeszywający ból. Duży palec u nogi całkowicie traci ruchomość i obserwuje się charakterystyczne drętwienie;
- Utrata normalnej funkcji stopy, wrażliwość palców, podudzia i zewnętrznej części uda. W tych częściach nogi występuje ton i regularne ataki konwulsyjne. Podczas badania nie ma odruchu Achillesa;
- Jeśli choroba atakuje tętnicę korzeniową dolną, dochodzi do całkowitego paraliżu mięśni pośladków, tylnej części ud i krocza. Występuje poważne naruszenie funkcji motorycznych, aż do całkowitego unieruchomienia.
Osteochondroza lędźwiowa wpływa nie tylko na zakończenia nerwowe kręgosłupa, ale także na naczynia krwionośne.
Następujące specyficzne objawy zależą od rodzaju zmiany:
- Gdy zaburzone są tylko korzenie nerwowe, obserwuje się zmianę chodu pacjenta. Ból zlokalizowany jest nie tylko w okolicy lędźwiowej, ale także we wszystkich częściach nóg. Zespół korzeniowy charakteryzuje się ciągłym bólem. Zwykle tylko z jednej strony. W dolnej części pleców obserwuje się mrowienie i bóle. Ból można złagodzić dzięki odrobinie ćwiczeń.
- Ucisk naczyń krwionośnych prowadzi do perfuzji w okolicy bioder. W rezultacie dochodzi do głodu tlenu w krążkach kręgosłupa. Bolesne odczucia pojawiają się podczas chodzenia w pośladkach, udach i dolnej części pleców. Całkowicie usunięty po nocnym odpoczynku.
Jednoczesne naruszenie funkcjonalności naczyń krwionośnych i korzeni nerwowych może prowadzić do nieodwracalnej deformacji krążków. W ruchomych stawach dolnej części pleców tworzą się kolczaste wyrostki kostne. Prowadzi to do silnego bólu i uniemożliwia normalne, naturalne ruchy. Naruszona postawa, chód. W miarę postępu może wystąpić całkowity paraliż.
Etapy choroby
Osteochondroza lędźwiowa rozwija się stopniowo, w kilku etapach. Każdy etap ma swoją własną charakterystykę, która określa stopień zaawansowania.
- ja wystawiam.Rozpoczyna się powolne niszczenie krążków międzykręgowych. Proces może trwać od kilku miesięcy do 2-5 lat. Objawia się niewielkim bólem, dyskomfortem w mięśniach pachwinowych i udowych. Jest to zauważalne podczas chodzenia lub gdy zmienia się pogoda.
- II etap.Włókna kolagenowe włóknistych pierścieni kręgosłupa są wciągane w proces negatywny. Przestrzeń między poszczególnymi kręgami gwałtownie się kurczy. Pojawia się tarcie, które powoduje silne ataki bólu. Pojawia się naruszony chód, postawa, pochylenie. Osteochondroza lędźwiowa jest najczęściej diagnozowana w drugim etapie kursu.
- III etap.Pojawia się przepuklina międzykręgowa. A jeśli pacjent nie został zmuszony do szukania pomocy medycznej z objawami II etapu, nie będzie już można ignorować rozdzierających bólów trzeciego etapu. Deformacja kości i stawów kręgosłupa w odcinku lędźwiowym jest już nieodwracalna. Chodzenie wymaga dużo wysiłku. Wynika to z bólu i niemożności złagodzenia go konwencjonalnymi środkami przeciwbólowymi.
- IV etap.Częściowe lub całkowite upośledzenie funkcji motorycznych. Na tym etapie pacjentowi przypisywana jest grupa niepełnosprawności. Grozi całkowitym paraliżem. Aktywność życiowa jest niemożliwa bez przyjmowania szerokiej gamy leków.
Środki diagnostyczne
Środki diagnostyczne obejmują kilka technik i zaczynają się od zebrania pełnej historii choroby. Podczas wstępnej konsultacji z reumatologiem wyjaśniane są następujące dane:
- Skargi pacjenta są dokładnie analizowane - miejsce lokalizacji bólu, gdzie nadal odczuwany jest dyskomfort, w których częściach stawu biodrowego występuje uczucie ciężkości, drgawki itp. ;
- Czas trwania, regularność, charakter bólu;
- Kiedy pojawiły się pierwsze, nawet niewielkie objawy. Ile czasu minęło od ostatniego ataku, co powoduje dyskomfort i jakie czynniki przyczyniają się do jego eliminacji;
- Otaczające warunki życia pacjenta. Zawód, praca, obciążenie gospodarstwa domowego, sport i obecność dodatkowych czynników zwiększających aktywność fizyczną (dacza, ogród, hobby związane z przenoszeniem ciężarów);
- Badanie historii chorób, na które pacjent cierpiał w przeszłości lub obecnie.
Po pobraniu obrazu klinicznego reumatolog przechodzi bezpośrednio do badania zewnętrznego. Podczas badania analizowany jest chód, anatomiczne ułożenie nóg, ramion, tułowia w stosunku do kręgosłupa. Skóra jest badana pod kątem zmian – pigmentacji, łuszczenia, egzemy, wysypki itp. Podano ocenę funkcji motorycznych.
Wykonując proste ćwiczenia – pochylanie do przodu, do tyłu, podnoszenie rąk i nóg, obracanie głowy, ruchy obrotowe miednicy, pacjent pozwala lekarzowi określić stopień uszkodzenia kręgosłupa w odcinku lędźwiowym.
Końcowymi miarami badania zewnętrznego są czynności mające na celu określenie stopnia uszkodzenia korzeni:
- Objaw Lasga.Leżąc na plecach pacjent naprzemiennie podnosi nogi, zgięte w kolanie. Jeśli powoduje to ból w dolnej części pleców, odczyty są uważane za pozytywne.
- Objaw Dejerine.Pacjent proszony jest o jak największe napięcie mięśni brzucha. Występowanie dyskomfortu w kręgosłupie wskazuje na rozwój osteochondrozy lędźwiowej.
- Objaw Neri. Ostre pochylenia głowy do przodu i do tyłu reagują bólem w dolnej części pleców.
- Objaw Wasserman. Pacjent w pozycji leżącej przesuń nogę maksymalnie w bok. W przypadku patologii pojawia się nieprzyjemny ból w pachwinie i przedniej części uda.
Aby potwierdzić lub wykluczyć diagnozę, pacjent jest proszony o poddanie się diagnostyce instrumentalnej. MRI jest uważany za najskuteczniejszy sposób określenia osteochondrozy lędźwiowej. W pracy przedstawiono odległość między kręgami, rozwój nowotworów oraz deformacje kości. Może być przeciwwskazany u pacjentów z zaburzeniami psychicznymi.
Tomografia komputerowa daje dość prawdziwy obraz choroby w jednej płaszczyźnie - poziomej lub pionowej.
RTG stosuje się dopiero w ostatnich stadiach, kiedy zaczynają się nieodwracalne zmiany w tkance kostnej kręgosłupa.
Kompleksowe leczenie osteochondrozy lędźwiowej
Przyczyny patologii nie zostały w pełni wyjaśnione. Badania naukowe w dziedzinie chorób stawów kręgosłupa nie zidentyfikowały jeszcze wystarczająco skutecznych metod całkowitej odbudowy krążków międzykręgowych. Nowoczesne metody leczenia mają na celu jedynie wyeliminowanie zewnętrznych objawów choroby. Całkowite wyleczenie jest obecnie uważane za niemożliwe.
Tradycyjna terapia lekowa
Reumatolog przepisuje leki w zależności od ogólnego stanu pacjenta. Obraz kliniczny dostarcza niezbędnych informacji do opracowania schematu leczenia lekami z kilku grup.
- Środki znieczulające.Przepisywane są zastrzyki, maści lub leki o szerokim spektrum działania.
- Leki przeciwzapalne (NLPZ).
- Środki rozszerzające naczynia krwionośne.Usunięcie napięcia z mięśni lędźwiowych i nóg.
- Chondroprotektory.Zaprojektowany, aby wykluczyć negatywny postęp osteochondrozy lędźwiowej.
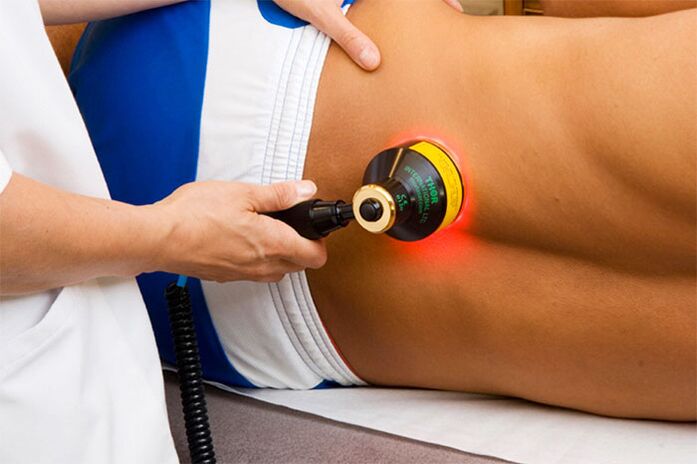
Fizjoterapia
Zabiegi fizjoterapeutyczne są integralną częścią stacjonarnego lub ambulatoryjnego leczenia osteochondrozy lędźwiowej.
Obejmuje następujące działania:
- Elektroforeza ze środkami przeciwbólowymi;
- magnetoterapia;
- hydroterapia;
- Aplikacje parafinowe.
Lecznictwo i fizjoterapia w kompleksie łagodzą ostry ból i stany zapalne. Ale nie są gwarancją zatrzymania postępu patologii. Tylko cykl leczenia 2-3 razy w roku i odpowiedzialna postawa pacjenta pozwolą uniknąć regresji i utrzymać stan ogólny w zadowalającej formie.

Terapia ruchowa i masaż leczniczy
Zestaw ćwiczeń gimnastyki leczniczej zapewnia normalizację krążenia krwi w dolnej części pleców i pomaga wyeliminować procesy zastoju. Tylko fizjoterapeuta może przepisać ćwiczenia do użytku klinicznego lub domowego. Z reguły są to wszelkiego rodzaju miękkie inklinacje i ruchy obrotowe, z pozycji leżącej i siedzącej. Samodzielna aktywność fizyczna może nie tylko nie przynieść żadnego rezultatu, ale spowodować jeszcze większe przemieszczenie krążków kręgowych.
Sesje terapii manualnej pomagają wzmocnić tkankę mięśniową, przepływ krwi do dotkniętej chorobą dolnej części pleców i złagodzić napięcie. Specjalista najpierw masuje zdrową część pleców, aby rozgrzać mięśnie i poprawić krążenie krwi. Następnie trafia do dotkniętych obszarów odcinka lędźwiowego. Obszar manipulacji obejmuje dolną część pleców, pośladki, uda, golenie i stopy. Sesje odbywają się w regularnych kursach, co najmniej 10 sesji w ciągu 6 miesięcy.
Interwencja chirurgiczna
Jest wskazany w ostatnim stadium osteochondrozy lędźwiowej, w celu przywrócenia funkcji motorycznej kręgosłupa. Chirurgia pozostaje jedyną opcją dla pacjentów, u których występują następujące objawy:
- Zespół stałego bólu, niepoddający się leczeniu nawet lekami zawierającymi opiaty;
- Silny ucisk korzeni nerwowych i znaczne przemieszczenie krążków;
- Nowotwory, proliferacja tkanki kostnej;
- Całkowite zniszczenie kręgów z powodu ciągłego tarcia;
- Paraliż.
Nowoczesne metody oferują mniej traumatyczne metody interwencji wewnętrznej. Na przykład endoskopia. Ma korzystne rokowanie, krótki okres rehabilitacji i niski wskaźnik skutków ubocznych.

Leczenie alternatywne
Osteochondroza lędźwiowa dobrze reaguje na leczenie ziołami leczniczymi i metodami ludowymi. Maści, nalewki, kąpiele na podstawie opłat stosuje się w celu łagodzenia obrzęków i bólu. Najbardziej skuteczne przepisy obejmują zioła znieczulające i przeciwzapalne:
- krwawnik pospolity;
- Aloes;
- Mięta pieprzowa;
- ziele dziurawca;
- Igły świerkowe lub sosnowe;
- Szałwia.
Zawartość tych ziół w recepturach ludowych wynika z ich działania leczniczego, potwierdzonego naukowo przez tradycyjną medycynę. Leczenie w domu pomoże utrzymać dolną część pleców w stabilnym stanie i zapobiegnie zaostrzeniu choroby po złożonym leczeniu.
Zapobieganie
Pomimo tego, że osteochondroza lędźwiowa jest chorobą nieuleczalną, jej negatywne objawy można zminimalizować. We wczesnych stadiach choroba jest skutecznie leczona, wystarczy w odpowiednim czasie zwrócić się o pomoc medyczną. Ważne jest, aby w pełni przestrzegać opracowanego schematu leczenia i stosować się do zaleceń reumatologa.



















